リスクファクターとは、血圧、血清総コレステロール、糖尿病、飲酒、喫煙、身長、メタボリックシンドローム、慢性腎臓病、いびき、抑うつ、頸動脈内膜中膜複合体の厚さ、足関節上腕血圧比(ABI)などです。
バイオマーカーとは、血清高感度C反応性蛋白(hsCRP)、血清リノール酸などの各種脂肪酸、血清アルカリフォスファ ターゼ、血清ɤ-GTP、インスリン抵抗性(空腹時の血糖値とインスリン値から算出されるhomeostasis model assessment of insulin resistance:HOMA-IR)、心不全のマーカーであるNTproBNP(N-terminal pro-brain natriuretic peptide)などです。
◎アテローム血栓性脳梗塞 (大きな血管の動脈硬化による脳梗塞)
血液中のコレステロールなどが過剰に増えて、血管壁に沈着すると、プラーク(アテローム硬化症:柔らかい粒粒が付着したゴム板状:粥腫、粥状腫)というコレステロールの固まりを作って血管腔を狭めていきます。
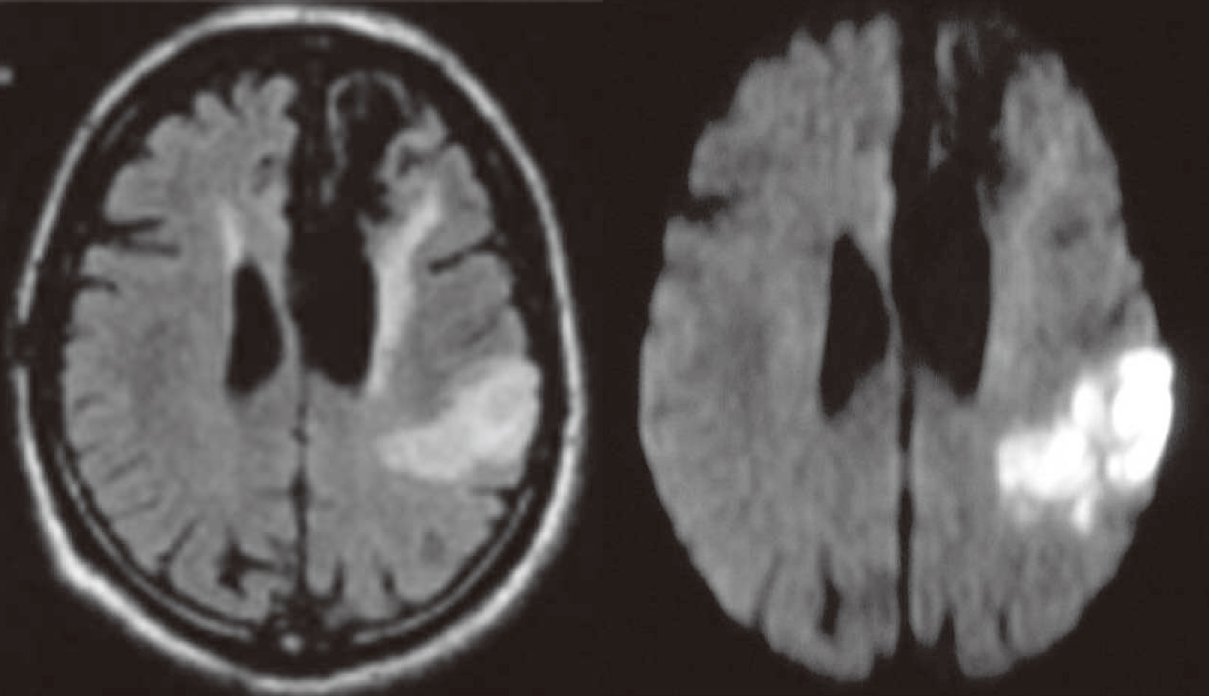
プラークが何らかの原因で破壊(潰瘍形成)され、そこを塞ぐために血の塊(血栓)が次々と付着して、血管を詰まらせるのが「アテローム血栓性脳梗塞」(図2)です。日本人もメタボリックシンドロームに当てはまる方が増えていますが、その方たちに起こりやすいタイプの脳梗塞です。
脳の太い動脈や、脳に血液を運んでいる頸部の太い動脈(内頸動脈、椎骨動脈)、大動脈弓の動脈硬化が原因で起こります。これらの太い起始部が閉塞すると広範な脳梗塞となり、末梢部の皮質枝閉塞では狭い範囲の脳表面の梗塞を来します。
高血圧、 糖尿病、脂質異常症(高脂血症)、肥満、喫煙といった生活習慣病が危険因子となります。中大脳動脈の閉塞では、基底核の複数の穿通枝領域の梗塞(線条体内包梗塞:striatocapsular infarction)を来すことがあり、1本の穿通枝閉塞によるラクナ梗塞よりも予後が不良となりやすいのです。
また、脳の外の血管である頸部内頸動脈の動脈硬化病変が原因で、その動脈硬化巣(プラーク)から剥離した塞栓子が末梢(遠位)の脳内動脈に詰まることによる梗塞を「動脈-動脈塞栓」(artery to artery embolism)といい、塞栓性機序ではありますが、アテローム血栓性脳梗塞の分類に含めるのが通常です。
そして、治療も抗血栓薬や脳細胞保護薬が第1選択となります。アテローム血栓性脳梗塞の症状は、梗塞の起こる部位や大きさなどによって様々で、軽い片麻痺だけの症例から、昏睡状態に陥る重篤な症例まであります。プラーク内出血あるいはプラーク塞栓により、急激な主幹動脈閉塞を来した場合には、心原性脳塞栓症との判別が難しくなります。
アテローム血栓性脳梗塞の多くは重症となります。また、血管が細くなっている場合、症状が数日かけて徐々に悪くなっていくこともあります。発症が緩やかで、側副血行(バイパス)が形成される場合には、比較的小さな梗塞の患者さんであれば症状も軽くてすみます。
多くは片側の顔面や手足が動かせない、感覚が低下するといった症状が主体となります。他にも、聞いた言葉が理解できなかったり言葉が出なかったりする(失語)、日常的な動作や行為ができない(失行)、視野の片側が欠けるなどの症状が現れます。
安静時に症状が現れることが多く、睡眠中に起こり目が覚めて発症に気づくことも少なくありません。
治療は、細くなった血管が元通りになるわけではありませんが、血液をサラサラにする抗血小板薬・抗凝固薬あるいは脳細胞を保護する薬・コレステロールを下げるスタチンやEPA(エイコサペンタエン酸;eicosapentaenoic acid)という薬を組み合わせて使用します。これにより症状の再発・進行を予防しますが、さらに生活習慣病の厳格な管理をすることが必要になります。


















